Hodgkinin tauti
ja Martina Feichter, lääketieteellinen toimittaja ja biologi PäivitettyDR. med. Julia Schwarz on freelance -kirjailija -lääketieteen osastolla.
Lisätietoja -asiantuntijoistaMartina Feichter opiskeli biologiaa vapaaehtoisen apteekin palveluksessa Innsbruckissa ja uppoutui myös lääkekasvien maailmaan. Sieltä se ei ollut kaukana muista lääketieteellisistä aiheista, jotka edelleen kiehtovat häntä tähän päivään asti. Hän opiskeli toimittajaksi Axel Springer Academyssa Hampurissa ja on työskennellytissa vuodesta 2007 alkaen - ensin toimittajana ja vuodesta 2012 freelance -kirjailijana.
Lisätietoja -asiantuntijoista Lääketieteelliset toimittajat tarkistavat kaiken -sisällön.
Hodgkinin tauti (Hodgkinin lymfooma) on imukudoksen pahanlaatuinen kasvain. Siinä oletetaan, että luuytimen valkosolut ovat rappeutuneet. Hodgkinin taudin tyypillisiä oireita ovat kivuttomat, turvonneet imusolmukkeet. Tauti on yksi harvinaisista syöpätyypeistä ja se vaikuttaa miehiin hieman useammin kuin naiset. Lue kaikki mitä sinun tarvitsee tietää Hodgkinin taudista täältä: syyt, oireet, diagnoosi, hoito ja ennuste.
Tämän taudin ICD -koodit: ICD -koodit ovat kansainvälisesti tunnustettuja koodeja lääketieteellisille diagnooseille. Ne löytyvät esimerkiksi lääkärin kirjeistä tai työkyvyttömyystodistuksista. C81
Lyhyt katsaus
- Kuvaus: harvinainen imusyövän muoto, joka vaikuttaa pääasiassa nuoriin aikuisiin - miehiin useammin kuin naisiin.
- Oireet: tyypillisesti kivuttomat, turvonneet imusolmukkeet, joskus myös B -oireet (kuume, laihtuminen, yöhikoilu) ja / tai epäspesifiset valitukset, kuten uupumus, heikkous, kutina, imusolmukivut alkoholin käytön jälkeen (alkoholikipu)
- Syyt: Tarkat syyt ovat tuntemattomia. Syövän kehittymiseen liittyy todennäköisesti useita tekijöitä, kuten Epstein-Barr-viruksen aiheuttama infektio, immuunipuutos, geneettinen alttius.
- Diagnoosi: mukaan lukien fyysinen tutkimus, verikokeet, kudosnäytteiden analyysi, röntgenkuvat, ultraääni, tietokonetomografia
- Hoito: Enimmäkseen kemoterapiaa ja sen jälkeen sädehoitoa. Tarvittaessa lisähoitoja, kuten kantasolusiirto tai kohdennettuja hoitoja.
- Ennuste: Erittäin hyvä, useimmat potilaat voidaan parantaa. On kuitenkin tärkeää diagnosoida ja hoitaa mahdollisimman varhain.
Hodgkinin tauti: kuvaus
Hodgkinin tauti (Hodgkinin lymfooma) on eräänlainen imusolmukkeiden syöpä (pahanlaatuinen lymfooma), eli imusolmukkeen pahanlaatuinen sairaus. Se alkaa rappeutuneista lymfosyyteistä, nimittäin B -lymfosyyteistä. Tämän tyyppisten puolustussolujen tehtävänä on tuottaa vasta -aineita tunkeutuvia patogeenejä (esim. Bakteereja, viruksia) vastaan.
Muut imusolmukesyövän muodot on ryhmitelty termiin non-Hodgkin-lymfooma. Suurimmaksi osaksi ne tulevat B -lymfosyyteistä, mutta joskus myös T -lymfosyyteistä. Jälkimmäiset ovat toinen immuunisolutyyppi, joka on tärkeä immuunivasteiden hallitsemiseksi ja virusinfektioiden torjumiseksi.
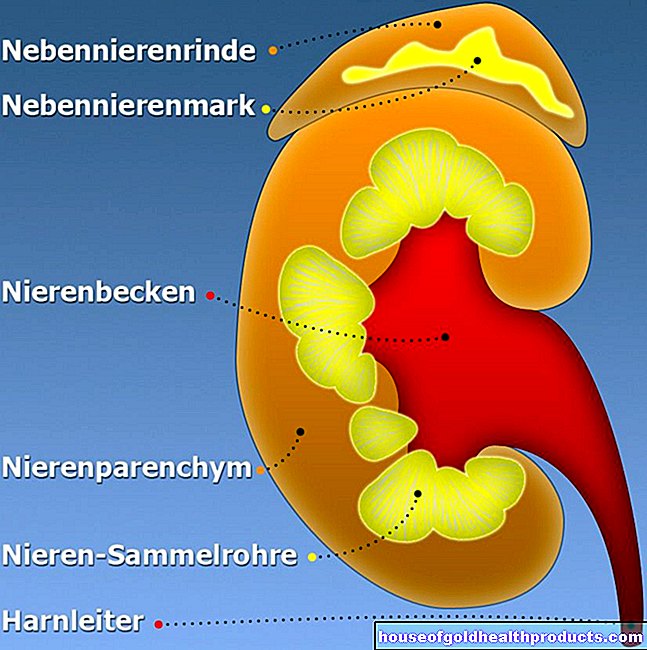
Imusysteemi
Imusysteemiin (imunestejärjestelmään) kuuluvat imusolmukkeet (imusolmukkeet) ja imusolmukkeet, kuten kateenkorva, luuydin ja perna. Imusolmukkeet keräävät ja kuljettavat kudosnesteen (imusolmukkeen) kudoksesta takaisin laskimoverisuonijärjestelmään. Imusuonijärjestelmän välituotteita ovat imusolmukkeet - pienet pavun muotoiset rakenteet, jotka suodattavat imusolmukkeen. Imusolmukosyövässä rappeutuneet imusolut asettuvat imusolmukkeisiin taudin varhaisessa vaiheessa.
Hodgkinin taudin esiintymistiheys
Hodgkinin lymfooma on harvinainen syöpä. Vuonna 2020 Euroopassa diagnosoitiin äskettäin 8856 naista ja 11 002 miestä. Tauti esiintyy useimmiten nuorena. Toinen, pienempi taajuushuippu havaitaan vanhemmalla iällä (noin 60 vuotta).
Hodgkinin taudin histologiset muodot
Histologisesta (histologisesta) näkökulmasta Hodgkin-lymfoomat voidaan jakaa kahteen pääryhmään: klassinen Hodgkin-lymfooma ja nodulaarinen lymfosyyttien hallitseva Hodgkin-lymfooma.
Klassinen Hodgkin -lymfooma (cHL)
Klassinen Hodgkin -lymfooma, jonka osuus on noin 95 prosenttia, on ylivoimaisesti yleisin. Se on histologisesti jaettu neljään alatyyppiin:
- nodulaarinen skleroosityyppi (NS): noin 65 prosenttia kaikista Hodgkin -lymfooman tapauksista
- Sekatyyppi (MC): noin 25 prosenttia
- Lymfosyyttirikas tyyppi (LR): noin 4 prosenttia
- matala lymfosyyttityyppi (LD): noin 1 prosenttia
Kaikissa neljässä alatyypissä esiintyy kahdenlaisia rappeutuneita soluja, jotka ovat tyypillisiä klassiselle Hodgkin -lymfoomalle - mononukleaariset Hodgkin -solut (syntyvät rappeutuneista B -lymfosyyteistä) ja monisoluiset Sternberg -Reed -jättisolut. Jälkimmäisten sanotaan johtuvan useiden Hodgkin -solujen sulautumisesta.
Klassisen Hodgkin -lymfooman alatyypillä ei ole vaikutusta hoidon suunnitteluun.
Nodulaarinen lymfosyyttien hallitseva Hodgkin-lymfooma (NLPHL)
Tämä Hodgkin -lymfooman muoto tunnetaan myös nimellä "nodulaarinen paragranuloma". Se muodostaa vain noin viisi prosenttia kaikista Hodgkinin taudeista. Tässä esiintyvät kasvainsolut ovat muunnos Sternberg-Reedin jättimäisistä soluista ja niitä kutsutaan morfologiansa mukaan L&H: ksi (lymfosyyttinen ja histiosyyttinen).
Hodgkinin tauti: oireet
Tyypillinen ensimmäinen merkki useimmilla Hodgkinin tautia sairastavilla potilailla on pitkittynyt (> neljä viikkoa), kivuton imusolmukkeiden turvotus. Ihon alla olevat imusolmukkeet ovat yleensä vaikeasti liikuteltavia, karkeita ja niiden koostumus on kumimainen.
Useimmiten vaikuttaa niska -alueen imusolmukkeisiin (noin 70 prosentissa tapauksista), harvemmin kainaloissa tai nivusissa. Nämä imusolmukkeet voidaan tuntea - toisin kuin rintalastan (välikarsinan) takana olevat imusolmukkeet, jotka voivat myös turvota Hodgkin -lymfoomassa (n.kuusi tapausta kymmenestä). Näiden välikarsinaisten imusolmukkeiden turvotus näkyy röntgensäteillä, ja se voi myös olla havaittavissa hengitysvaikeuksien, rintalastan takana olevan paineen ja jatkuvan ärtyvän yskän muodossa.
Myös imusolmukkeiden turvotukset vatsassa ovat mahdollisia. Merkkejä tästä voivat olla kipu ja paineen tunne vatsassa sekä epäselvä ripuli.
Vaikuttavat imusolmukkeiden alueet voivat olla tuskallisia pian pienimpien alkoholimäärien nauttimisen jälkeen. Tämä niin kutsuttu alkoholikipu on melko ominaista Hodgkinin taudille, mutta sitä esiintyy vain hyvin harvoilla potilailla. Ilmiön tarkkaa mekanismia ei vielä tunneta.
Turvonneet imusolmukkeet voivat myös olla vaarattomia syitä. Esimerkiksi imusolmukkeet laajenevat tyypillisesti infektion sattuessa. Sitten ne kuitenkin yleensä reagoivat tuskallisesti paineeseen (esim. Palpataessa), ne voidaan helposti siirtää ihon alle ja yleensä turvota merkittävästi lyhyen ajan kuluttua infektiosta.
Yleiset ja B -oireet Hodgkinin taudissa
Joillekin Hodgkinin tautia sairastaville potilaille kehittyy epäspesifisiä yleisiä oireita, kuten väsymystä, heikentynyttä suorituskykyä ja voimakasta kutinaa koko kehossa.
Lisäksi ns. B-oireita voi esiintyä. Tämä on seuraavien kolmen oireen yhteinen esiintyminen:
- Laihtuminen: Selittämätön yli kymmenen prosentin laihtuminen kuuden kuukauden kuluessa.
- Yöhikoilu: Selittämätön voimakas hikoilu yöllä - sairastuneet kasvavat usein märkänä ja joutuvat vaihtamaan yö- ja vuodevaatteet.
- Kuume: Selittämätön kuume yli 38 ° C, mahdollisesti Pel-Epsteinin kuume (= aaltomainen kuume Hodgkin-lymfoomapotilailla).
B -oireita voi esiintyä paitsi Hodgkinin taudin lisäksi myös joidenkin muiden vakavien sairauksien (esim. Muut syövät, tuberkuloosi, HIV / AIDS) yhteydessä.
Oireet jatkokurssilla
Edistyneessä vaiheessa Hodgkinin lymfooma voi vaikuttaa useisiin muihin elimiin - vastaavilla oireilla.
Esimerkiksi syövän kolonisaatio luustossa voi johtaa luukipuun. Luuytimen saastuminen voi johtaa muutoksiin veressä, esimerkiksi seurauksena anemia, lisääntynyt verenvuototaipumus ja alttius infektioille. Jos syöpä vaikuttaa maksaan, se voi suurentua (hepatomegalia), mikä voi aiheuttaa paineen tunteen ylävatsassa ja muutoksia maksassa ja sappiarvoissa veressä. Perna voi myös suurentua syövän (splenomegalian) vuoksi ja aiheuttaa vatsavaivoja. Neurologiset oireet uhkaavat, kun Hodgkinin lymfooma leviää hermostoon.
Hodgkinin tauti: syyt ja riskitekijät
Hodgkinin taudin tarkkoja syitä ei vielä tunneta. Oletettavasti kuitenkin useita tekijöitä on yhdistettävä taudin kehittymiseksi.
Joillakin potilailla infektio Epstein -Barrin viruksella (EBV) - Pfeifferin rauhaskuumeen aiheuttajalla - voi olla mukana Hodgkinin taudin kehittymisessä.
Tutkijat tutkivat myös mahdollista geneettistä alttiutta Hodgkinin lymfoomaan: potilaiden lapsilla ja sisaruksilla on hieman suurempi riski sairastua tähän imusolmukesyövän muotoon.
Synnynnäistä tai hankittua (esim. HIV: n aiheuttamaa) immuunipuutosta pidetään myös Hodgkinin taudin riskitekijänä: se voi edistää rappeutuneiden B -lymfosyyttien kehittymistä.
Myös Hodgkinin taudin ja pitkäaikaisen tupakoinnin välillä voi olla yhteys. Erilaiset tupakansavussa olevat aineet voivat vahingoittaa kehon solujen perimää niin, että ne rappeutuvat helpommin.
Tällä hetkellä on epäselvää, missä määrin muut elämäntavat ja ympäristötekijät vaikuttavat Hodgkinin taudin kehittymiseen.
Hodgkinin tauti: tutkimukset ja diagnoosi
Oikea henkilö ottamaan yhteyttä, jos epäilet Hodgkinin tautia, on yleislääkäri tai sisätautien ja onkologian asiantuntija.
Lääketieteellinen historia ja fyysinen tutkimus
Lääkäri kysyy ensin sairaushistoriaasi (anamneesi). Nämä tiedot auttavat häntä kaventamaan oireidesi mahdollisia syitä. Mahdollisia kysymyksiä lääkäriltä ovat:
- Mitä valituksia sinulla on?
- Kuinka kauan valitukset ovat olleet olemassa?
- Oletko huomannut turvotusta niskassa tai muissa kehon osissa?
- Oletko herännyt hiljattain yöllä hikisenä?
- Oletko laihtunut viimeisen puolen vuoden aikana syömättä vähemmän tai käyttämättä enemmän?
- Onko sinulla ollut kuumetta viime aikoina?
- Aiheuttaako alkoholin käyttö kipuja?
- Oletko tietoinen taustalla olevista sairauksista?
- Onko perheelläsi hematopoieettisen järjestelmän syöpä (leukemia, lymfooma)?
Anamneesin jälkeen seuraa yleensä fyysinen tutkimus. Lääkäri mittaa verenpaineesi ja pulssisi ja kuuntelee keuhkojasi. Ennen kaikkea hän kuitenkin tarkistaa, tunteeko hän suurentuneita imusolmukkeita jossain. Hän skannaa myös pernan ja maksan - niitä voidaan suurentaa myös Hodgkinin lymfoomassa.
Verikoe
Verianalyysit ovat myös osa epäillyn Hodgkinin taudin diagnoosia. Sairaiden ihmisten verenkuva näyttää usein epäspesifisiä tulehduksen merkkejä, kuten veren sedimentaation lisääntymistä (verisolujen sedimentaatiovauhti, ESR). Muun muassa maksan arvot (kuten Gamma-GT, GPT), munuaisarvot kreatiniini ja virtsahappo sekä bilirubiini ja alkalinen fosfataasi määritetään myös.
Myös erilaisten valkosolujen (leukosyyttien) osuus, joka määritetään täydellisen verenkuvauksen aikana, on myös tärkeä. Esimerkiksi lymfosyyttien puute - nimeltään lymfosytopenia - voi alkaa taudin alkuvaiheessa. Joskus on myös pulaa punasoluista (punasoluista), ts. Anemia (anemia). Noin 20 prosentissa Hodgkinin taudin tapauksista verenkuva osoittaa lisääntynyttä eosinofiilien määrää - valkosolujen alatyyppiä. Lääketieteen ammattilaiset kutsuvat tätä eosinofiliaksi.
Osana laboratoriokokeita potilaan verestä tutkitaan myös HIV-, hepatiitti B- ja hepatiitti C -vasta -aineet. Lisäksi mitataan maitohappohydrogenaasin (LDH) ja - naisilla - ihmisen koriongonadotropiinin (HCG) pitoisuus veressä.
Kudosnäyte luuydin ja imusolmukkeet
Jos epäillään Hodgkinin tautia, koska imusolmukkeiden turvotus on selittämätöntä ja se on jatkunut yli neljä viikkoa, täydellinen imusolmuke poistetaan diagnoosin vahvistamiseksi (imusolmukkeiden poistuminen) ja tutkitaan mikroskoopilla tyypillisten solumuutosten varalta (toinen patologi vahvistaa diagnoosin).
Kudosnäytteet luuytimestä (biopsia) tarjoavat toisen diagnostisen vaihtoehdon. Lääkäri vetää näytteen pistosneulalla ulos suoliluun harjasta. Tällainen luuytimen kudosnäyte voi myös sisältää rappeutuneita soluja ja siten todistaa Hodgkinin taudista. Kesäkuusta 2018 lähtien annetun S3 -ohjeen mukaan luuydinbiopsiasta on kuitenkin luoputtava, jos luuytimen osallisuus on suljettu pois kuvantamisesta PET / CT -menetelmällä.
Kuvantamismenettelyt
Kuvantamistutkimukset auttavat määrittämään taudin vaiheen ja havaitsemaan mahdolliset tytärkasvaimet (etäpesäkkeet) muissa elimissä. Röntgensäteitä, ultraääntä, tietokonetomografiaa (CT) ja PET / CT: tä käytetään. Tarpeistasi riippuen muut tutkimukset, kuten magneettikuvaus (MRI), voivat olla hyödyllisiä.
Hodgkinin tauti - lavastus (Ann -Arborin mukaan)
Hodgkinin tauti on jaettu neljään vaiheeseen sen mukaan, kuinka paljon se on levinnyt kehoon. Mitä enemmän imusolmukkeiden alueita vaikuttaa, sitä pidempi tauti ja huonompi ennuste. Pohjimmiltaan Hodgkinin tauti on kuitenkin syöpä, joka voidaan parantaa missä vaiheessa tahansa.
|
vaiheessa |
Tartunta |
|
I. |
Vain yhden imusolmukkeen alueen osallistuminen tai yksittäinen paikallinen hyökkäys imunestejärjestelmän ulkopuolella |
|
II |
Kahden tai useamman imusolmukkeen alueen osallistuminen pallean samalla puolella tai paikallinen tunkeutuminen imukudoksen ulkopuolelle ja imusolmukkeiden alueet kalvon samalla puolella |
|
III |
Kahden tai useamman imusolmukkeen alueen tai elimen osallistuminen imukudoksen ulkopuolelle pallean molemmilla puolilla |
|
IV |
Yhden tai useamman ekstralymfaalisen elimen (kuten aivojen) ei-paikallinen, hajanainen tai levitetty osallistuminen imukudoksen mukana tai ilman |
Vaihetta kuvataan edelleen lisäämällä A tai B: lisäys A tarkoittaa B -oireiden puuttumista (yöhikoilu, kuume, laihtuminen), lisäys B B -oireiden esiintymistä.
Määritetyt riskitekijät
Vaiheen lisäksi hoidon suunnittelussa on tärkeää määrittää tarkasti määritellyt riskitekijät. Nämä sisältävät:
- Suuri välikarsina, eli rintalastan takana oleva kasvain, jonka koko on vähintään kolmasosa rintakehän halkaisijasta
- Ekstranodaalinen osallistuminen eli kasvaimen leviäminen imukudoksen (imusolmukkeet, perna, kateenkorva jne.) Ulkopuolelle
- korkea veren sedimentaatio
- Kolmen tai useamman imusolmukkeen alueen osallistuminen ("imusolmukkeiden alueet" eivät ole synonyymejä "imusolmukkeiden alueille" Ann-Arbor-luokituksessa, mutta joskus ne sisältävät useita tällaisia imusolmukkeiden alueita)
Vaihe + riskitekijät = riskiryhmä
Riippuen Hodgkinin lymfooman vaiheesta ja olemassa olevista määritellyistä riskitekijöistä, luokittelu tehdään riskiryhmiin:
>> alkuvaiheessa
Tämä sisältää Hodgkin-lymfoomat vaiheessa I A tai B (eli vaihe I ilman oireita tai B-oireita) Ann-Arborin mukaan, jos mitään edellä mainituista määritellyistä riskitekijöistä ei ole läsnä.
>> keskivaiheita
Näitä ovat muun muassa seuraavat Hodgkinin lymfoomat:
- Vaihe I A tai B, jossa on yksi tai useampi riskitekijä
- Vaihe II A, jossa on yksi tai useampi riskitekijä
- Vaihe II B, jos riskitekijöitä ovat korkea veren sedimentaatio ja / tai kolmen tai useamman imusolmukkeen alueen osallistuminen
>> edistyneet vaiheet
Yksi puhuu pitkälle edenneestä Hodgkin -lymfoomasta seuraavissa tapauksissa:
- Vaihe II B, jos riskitekijöitä ovat ekstranodaalinen osallistuminen ja / tai suuri välikarsina
- Vaihe III A tai B
- Vaihe IV A tai B
Hoitavat lääkärit suuntautuvat hoidon suunnittelussa riskiryhmään (varhainen, keskitaso, pitkälle edennyt vaihe).
Hodgkinin tauti: hoito
Hodgkinin taudin hoito räätälöidään yksilöllisesti jokaiselle potilaalle. Ennen hoidon aloittamista hoitavan lääkärin on annettava potilaalle kattava, ymmärrettävä ja täydellinen tieto suunnitellusta hoidosta, sen vaikutuksista ja mahdollisista sivuvaikutuksista. Hänen tulisi myös tarjota osallistumista kliinisiin tutkimuksiin - mahdollisuuksien mukaan. Lisäksi lääkäri selvittää, tarvitseeko syöpäpotilas psykologista tukea (psyko-onkologista tukea).
Kemoterapia ja sädehoito
Useimmat Hodgkin -lymfoomapotilaat saavat kemoterapiaa ja sädehoitoa. Eroja on taudin vaiheesta riippuen.
>> Hoito alkuvaiheessa
Vaikuttavia potilaita hoidetaan mieluiten kemoterapian ja sädehoidon yhdistelmällä (poikkeus: harvinaisen nodulaarisen lymfosyyttien hallitsevan Hodgkin-lymfooman, NLPHL: n, sädehoito on riittävä hoito vaiheessa I A ilman riskitekijöitä).
Kemoterapia suoritetaan yleensä ns. ABVD-järjestelmän mukaisesti kahdessa jaksossa. Kirjaimet ABVD tarkoittavat neljää kemoterapeuttista ainetta, joita potilaalle annetaan yhdessä: adriamysiini (= doksorubisiini), bleomysiini, vinblastiini ja dakarbatsiini. Kemoterapian päätyttyä potilas säteilytetään.
Kahden solunsalpaajahoidon jälkeen, joissa on käytetty ABVD -järjestelmää, suositellaan kuvantamistutkimusta PET / CT -tekniikalla sen tarkistamiseksi, kuinka hyvin kasvain on vastannut hoitoon. Tarvittaessa hoidon tehostamista voidaan harkita yksilöllisesti. Sitten suoritetaan kaksi muuta kemoterapiasykliä BEACOPPescalated -järjestelmän mukaisesti (bleomysiini, etoposidi, adriamysiini, syklofosfamidi, onkoviini = vinkristiini, prokarbatsiini, prednisoni).
>> Hoito keskivaiheissa
Keskivaiheen Hodgkin-lymfooman hoito koostuu neljästä kemoterapiajaksosta, joita täydennetään tarvittaessa säteilyllä. Potilaan iästä riippuen on eroja:
Potilaille, jotka ovat alle 60 -vuotiaita, tulee antaa kaksi BEACOPPescalated -hoitojaksoa ja sen jälkeen kaksi ABVD -hoitojaksoa. Vaihtoehtoisesti (esimerkiksi jos potilas kieltäytyy intensiivisestä BEACOPP -solunsalpaajahoidosta) on saatavana neljä ABVD -hoitojaksoa.
Joissakin tapauksissa tätä seuraa sädehoito. Päätös tästä riippuu PET / CT -tutkimuksen tuloksesta, jota käytetään sen vaikutuksen tarkistamiseen kemoterapian jälkeen. Poikkeus: Jos potilas on saanut neljä ABVD -hoitojaksoa kemoterapiana, sädehoito lisätään aina.
Yli 60 -vuotiailla potilailla tehostettua BEACOPP -solunsalpaajahoitoa ei yleensä suoriteta, koska se liittyy liialliseen toksisuuteen ja kuolleisuuteen tässä ikäryhmässä. Sen sijaan, jos potilaan yleinen kunto sallii, potilaat saavat kaksi ABVD -hoitojaksoa ja kaksi AVD -hoitojaksoa. Jos tämä ei auta, valitse toinen kemoterapiahoito. Joka tapauksessa jäljelle jäänyt kasvainkudos säteilytetään edelleen kemoterapian jälkeen.
>> Hoito edistyneessä vaiheessa
Edistynyttä Hodgkin -lymfoomaa hoidetaan myös kemoterapialla ja tarvittaessa sädehoidolla:
Alle 60 -vuotiaat potilaat saavat yleensä tehostettua kemoterapiaa BEACOPPescalated. Hoitojaksojen määrä riippuu PET / CT -löydöksistä. Kemoterapian päätyttyä PET / CT: tä on käytettävä sen tarkistamiseen, kuinka hyvin kasvain on vastannut kemoterapeuttisiin aineisiin. Tuloksesta riippuen voidaan suorittaa myös sädehoitoa.
Yli 60 -vuotiaat potilaat saavat myös kemoterapiaa, mutta eivät BEACOPP -hoitoa, mutta esimerkiksi kaksi ABVD -hoitojaksoa ja neljä -kuusi AVD -hoitojaksoa. Tätä seuraa yleensä säteily.
Muut hoidot
Tietyissä Hodgkinin taudin tapauksissa on saatavilla muita hoitovaihtoehtoja. Tässä muutamia esimerkkejä:
Jos tavanomaiset kemoterapia- ja sädehoitohoidot eivät onnistu tai jos uusiutuminen tapahtuu, joskus suoritetaan autologinen kantasolusiirto: potilaalta otetaan terveitä kantasoluja (joista muun muassa lymfosyytit ovat peräisin). Sitten suuriannoksinen kemoterapia tuhoaa potilaan koko luuytimen, mukaan lukien kaikki syöpäsolut. Sairas saa sitten aiemmin poistetut veren kantasolut, jotka varmistavat, että veri muodostuu terveistä soluista.
Sopivan luovuttajan veren kantasoluja käytetään harvoin kantasolujen siirtoon (allogeeninen kantasolusiirto).
Voit lukea tarkemmasta prosessista ja kantasolusiirron mahdollisista riskeistä artikkelista Kantasolujen siirto.
Joillakin vuosilla valituilla Hodgkinin tautia sairastavilla potilailla on ollut mahdollisuus kohdennettuun hoitoon vaikuttavalla aineella brentuksimabivedotiinilla. Se on keinotekoisesti tuotettu vasta -aine, joka on täynnä kemoterapeuttista ainetta. Vasta -aine voi kiinnittyä syöpäsolujen tiettyyn pintaproteiiniin, minkä jälkeen se imeytyy solun sisälle. Siellä kemoterapia -aine vapautuu niin, että se voi avata vaikutuksensa - syöpäsolu ei voi enää jakautua ja kuolee. Tämä hoito on kuitenkin mahdollista vain potilailla, joiden kasvainsolut sisältävät mainittua pintaproteiinia.
Joillakin potilailla Hodgkinin lymfoomaa yritetään hoitaa immuuniterapialla tarkistuspisteen estäjillä (anti-PD1-vasta-aineet), kuten nivolumabi: Hodgkinin lymfooma voi aktivoida tiettyjä immuunijärjestelmän kontrollipisteitä, jotka hidastavat immuunireaktioita (immuunitarkistuspisteet). Tämä suojaa kasvainta kehon puolustuksen hyökkäykseltä. Tarkistuspisteen estäjät voivat vapauttaa nämä "jarrut" ja siten lisätä immuunijärjestelmän taistelua syöpää vastaan.
Hodgkin -lymfooma: hoito raskaana oleville naisille
Nuoret aikuiset kehittävät todennäköisimmin Hodgkin -lymfooman. Ei ole harvinaista, että raskaana olevat naiset kärsivät. Näitä tulee sitten seurata tarkasti synnytyksen aikana. Tämä sisältää tavanomaisten tutkimusten lisäksi ultraäänitutkimuksen, jossa mitataan syntymätön lapsi (fetometria), lapsivesi ja syntymättömän lapsen ultraäänitutkimus kolmen viikon välein.
Hodgkin -lymfooman kemoterapia raskauden aikana riippuu raskauden vaiheesta:
Jos nainen sairastuu Hodgkinin lymfoomaan raskauden ensimmäisen kolmanneksen aikana, tarvittavaa kemoterapiaa on mahdollisuuksien mukaan odotettava toisen kolmanneksen alkuun asti. Syy: kemoterapialääkkeillä on suuri riski lasten epämuodostumista, jotka voivat olla erityisen kohtalokkaita raskauden alussa. Ennen kuin kemoterapia on mahdollista, lääkärin on seurattava raskaana olevaa naista tarkasti.
Jos Hodgkinin lymfooma todetaan toisella tai kolmannella kolmanneksella, kemoterapia voidaan periaatteessa suorittaa heti (noin kaksi viikkoa ennen synnytystä).Kuitenkin yksilöllisesti tarkistetaan, voidaanko syövän hoitoa lykätä vasta synnytyksen jälkeen.
Kuten edellä on kuvattu, sädehoito on usein osoitettu kemoterapian täydennykseksi. Tätä ei kuitenkaan pitäisi tehdä raskauden aikana, vaan vasta synnytyksen jälkeen. Kemoterapian päättymisen ja säteilyn aloittamisen välillä on oltava enintään 12 viikkoa.
Muut toimenpiteet
Hodgkinin tautia hoidettaessa on myös tärkeää hoitaa hoidon sivuvaikutuksia, esimerkiksi pahoinvointilääkkeillä (kemoterapian yleinen sivuvaikutus).
Hodgkinin taudin hoidon aikana potilaiden tulee käyttää kaksoissuojausta (esim. Ehkäisypillereitä ja kondomia). Hoitoon käytetyt lääkkeet voivat vahingoittaa syntymättömän lapsen kehitystä.
Potilaat hyötyvät myös liikunnasta syövän hoidon aikana ja sen jälkeen. Se voi auttaa esimerkiksi jatkuvaa väsymystä ja uupumusta vastaan, jotka usein liittyvät syöpään (väsymysoireyhtymä).
Lääkärien tulisi keskustella hedelmällisessä iässä olevien potilaiden kanssa toimenpiteistä hedelmällisyyden suojelemiseksi ennen hoidon aloittamista - syöpähoito voi vaikuttaa hedelmällisyyteen. On esimerkiksi mahdollista poistaa hedelmöittämättömät munasolut tai siittiöt ennen hoidon aloittamista ja jäädyttää ne myöhempää keinosiemennystä varten.
Hodgkinin tauti: taudin kulku ja ennuste
Mahdollisuudet parantaa Hodgkinin tautia ovat erittäin hyvät. Hodgkinin lymfooma on herkkä kemoterapialle ja sädehoidolle, ja siksi se voidaan parantaa useimmissa tapauksissa. Mitä aikaisemmin sairaus havaitaan ja hoidetaan, sitä paremmat mahdollisuudet toipua. Mutta jopa edistyneellä Hodgkin -lymfoomalla parannus on edelleen mahdollista. Jopa Hodgkinin taudin uusiutuessa - eli syövän uusiutuessa - voidaan usein saavuttaa hyviä pitkän aikavälin hoitotuloksia ja jopa parannuksia. Vuosia tai vuosikymmeniä Hodgkinin taudin hoidon jälkeen voi kuitenkin kehittyä toinen syöpä (ei-Hodgkinin lymfooma, leukemia jne.) Kemoterapian ja sädehoidon vuoksi.
Tunnisteet: terveet jalat miesten terveys jalkahoito